L’actualité sanitaire de ce début d’année 2026 braque à nouveau les projecteurs sur une menace invisible mais redoutée. En janvier 2026, la détection de plusieurs cas de contamination dans l’État indien du Bengale occidental a réactivé la vigilance des autorités sanitaires mondiales et suscité une vague d’inquiétude légitime. Ce n’est pas la première fois que le virus Nipah (NiV) fait la une : identifié comme un virus zoonotique émergent à haut risque, il figure en bonne place sur la liste des pathogènes prioritaires de l’Organisation mondiale de la Santé (OMS), aux côtés d’Ebola ou du virus Zika.
Pourquoi ce virus suscite-t-il autant de préoccupation ? La réponse réside dans une équation complexe : une mortalité élevée couplée à une absence de traitement validé. Pourtant, entre les titres alarmistes évoquant un « virus mortel » et la réalité épidémiologique du terrain, il existe une nuance fondamentale qu’il est crucial de comprendre. Si le Nipah possède indéniablement un potentiel pandémique théorique, sa mécanique de diffusion diffère radicalement de celle du Covid-19 qui a paralysé le monde.
À travers ce dossier complet, nous allons décrypter l’identité de cet agent infectieux, analyser ses modes de transmission et évaluer, sans céder à la panique, le risque réel pour l’Europe et la France. L’objectif est clair : informer pour rassurer, en distinguant le fantasme de la réalité scientifique.
Qu’est-ce que le virus Nipah ? Identité d’un tueur silencieux
Pour comprendre la menace, il faut d’abord identifier l’ennemi. Le virus Nipah est un virus à ARN appartenant à la famille des Paramyxoviridae (genre Henipavirus). Contrairement à des virus humains établis depuis des siècles, le Nipah est ce que l’on appelle un virus émergent, dont l’histoire moderne est relativement récente et intimement liée aux perturbations de notre écosystème.
Une origine zoonotique : Le rôle clé de la chauve-souris

Le virus Nipah est, par définition, une zoonose, c’est-à-dire une maladie infectieuse qui se transmet de l’animal à l’homme. Le cœur du problème, ou plutôt le réservoir naturel du virus, a été identifié avec certitude : il s’agit des chauves-souris frugivores géantes du genre Pteropus, souvent appelées « renards volants ». Ces mammifères volants, essentiels à la pollinisation et à la dispersion des graines dans les forêts d’Asie, hébergent le virus sans développer eux-mêmes la maladie.
Le danger survient lors du phénomène de « spillover » (débordement zoonotique). Ce saut d’espèce se produit lorsque l’homme entre en contact avec les fluides de l’animal. Le virus est présent dans l’urine des chauves-souris, leur salive et leurs excrétions. La contamination humaine initiale se fait souvent de manière accidentelle, par exemple en consommant des fruits partiellement mangés par une chauve-souris infectée ou en buvant de la sève de palmier fraîche (jus de dattier) récoltée dans des pots ouverts où l’animal a pu uriner durant la nuit.
Dans certains scénarios, comme lors de la découverte du virus, un hôte intermédiaire joue un rôle d’amplificateur. Les porcs, qui consomment des fruits tombés au sol souillés par les chauves-souris, peuvent développer une charge virale très élevée et devenir des vecteurs redoutables pour les humains qui s’en occupent.
Historique des flambées épidémiques : De la Malaisie à l’Inde
L’histoire du virus Nipah commence officiellement en 1998-1999. Une flambée épidémique mystérieuse frappe alors le village de Sungai Nipah en Malaisie, donnant son nom à la maladie. À l’époque, ce sont principalement des éleveurs de porcs qui sont touchés, ainsi que des travailleurs des abattoirs à Singapour. Cette première épidémie a entraîné plus de 100 décès et l’abattage massif d’un million de porcs pour contenir la propagation.
Depuis cette date, le virus n’a plus été signalé en Malaisie, mais il a émergé ailleurs, changeant légèrement de dynamique. Le Bangladesh et l’Inde sont devenus les théâtres de résurgences régulières. Dans ces régions, notamment dans l’État du Kerala et plus récemment au Bengale occidental, la transmission passe moins par les porcs que par la consommation directe de produits contaminés par les chauves-souris. Ces foyers épidémiques récurrents prouvent que le virus circule désormais de manière endémique dans certaines zones d’Asie du Sud, créant une menace constante pour les populations locales.
Symptômes et Létalité : Pourquoi est-il classé « virus très dangereux » ?
Si l’OMS et les experts en santé publique surveillent le Nipah comme le lait sur le feu, c’est en raison de la gravité extrême du tableau clinique qu’il provoque. Nous sommes face à un virus de classe 4, une catégorie réservée aux agents pathogènes les plus dangereux pour lesquels les moyens de défense sont limités.
De l’incubation aux premiers signes pseudo-grippaux
La maladie à virus Nipah est sournoise car elle débute par des signes banals. Après une période d’incubation généralement comprise entre 4 à 14 jours, les premiers symptômes apparaissent. Cependant, des données médicales ont montré que cette phase silencieuse peut s’étendre jusqu’à 45 jours, ce qui complique considérablement le traçage des cas contacts et la surveillance aux frontières.
Le début de l’infection ressemble à s’y méprendre à une grippe sévère. Les patients rapportent une fièvre intense, des maux de tête (céphalées) persistants, des douleurs musculaires (myalgies), des vomissements et des maux de gorge. À ce stade, le diagnostic est difficile sans tests de laboratoire spécifiques (RT-PCR), car ces symptômes sont communs à de nombreuses maladies tropicales comme la dengue ou le paludisme.
La phase critique : Encéphalite aiguë et troubles respiratoires
C’est l’évolution rapide vers des formes sévères qui caractérise la dangerosité du Nipah. En quelques jours, l’état du patient peut se détériorer brutalement. Le virus a une affinité particulière pour le système nerveux central et les poumons.
De nombreux malades développent une infection respiratoire aiguë, allant de la toux à une détresse respiratoire sévère nécessitant une assistance ventilatoire. Mais la complication la plus redoutée est l’atteinte neurologique. Le virus provoque une encéphalite aiguë, c’est-à-dire une inflammation massive du cerveau.
Les signes cliniques sont alors alarmants : vertiges, somnolence, altération de l’état de conscience et désorientation. Dans les cas les plus graves, les patients souffrent de convulsions violentes qui peuvent évoluer vers un coma profond en 24 à 48 heures. Même pour les survivants, le combat n’est pas toujours fini : environ 20 % d’entre eux garderont des séquelles neurologiques à long terme (troubles de la personnalité, convulsions persistantes).
Un taux de mortalité effrayant mais variable
C’est le chiffre qui effraie le plus : le taux de létalité du virus Nipah est estimé entre 40 % et 75 %. Cette variation importante dépend des souches virales (la souche du Bangladesh semble plus mortelle que celle de Malaisie) et de la qualité de la prise en charge clinique dans les hôpitaux locaux.
Pour mettre ce chiffre en perspective, rappelons que le taux de létalité du Covid-19 ou de la grippe saisonnière est largement inférieur à 1 %. Avec le Nipah, c’est près d’une personne infectée sur deux, voire trois sur quatre, qui risque de décéder. C’est cette mortalité élevée qui justifie l’alerte mondiale à chaque nouveau cas détecté, bien plus que sa capacité de diffusion.
Transmission : Le Nipah est-il le nouveau Covid-19 ?
Dès qu’un virus émerge en Asie, le spectre de la pandémie de Covid-19 refait surface. Pourtant, sur le plan de la transmission, le Nipah et le SARS-CoV-2 sont fondamentalement différents. C’est le point crucial pour comprendre pourquoi le risque de pandémie mondiale, bien qu’existant, reste pour l’heure contenu.
Comment se transmet le virus Nipah ?
Nous l’avons vu, la voie royale du virus est la transmission de l’animal à l’homme via des aliments contaminés (fruits, jus de palmier) ou le contact direct avec des animaux malades (porcs). Mais ce qui inquiète les épidémiologistes, c’est la transmission interhumaine.
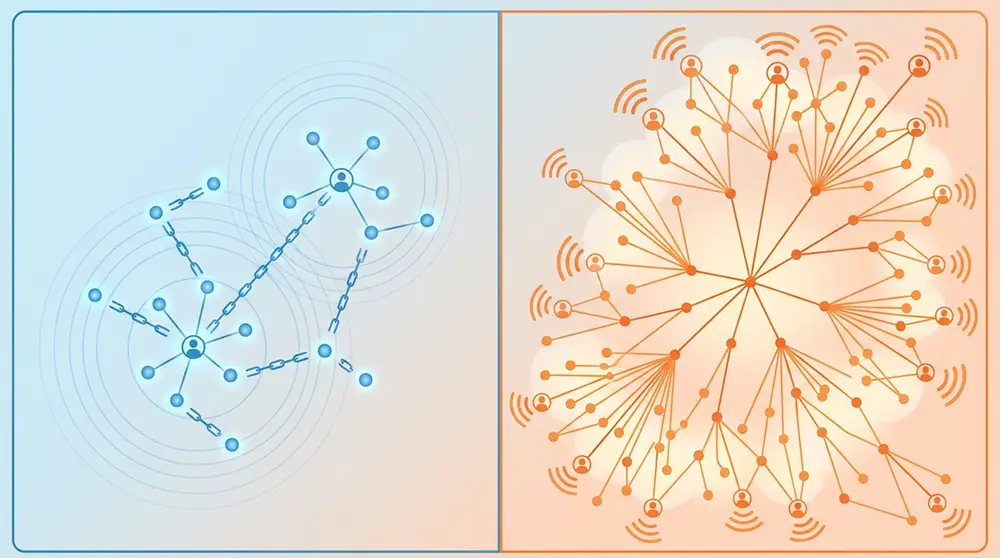
Contrairement au virus de la grippe qui voyage facilement dans l’air, le Nipah se transmet difficilement d’homme à homme. La contamination nécessite généralement des contacts rapprochés et prolongés avec un malade. Le virus circule via les sécrétions et liquides corporels (salive, urine, vomissures, gouttelettes respiratoires).
C’est pourquoi les chaînes de transmission sont souvent courtes et localisées. Les personnes les plus à risque sont la famille proche qui s’occupe du malade à domicile sans protection, et le personnel soignant effectuant des actes médicaux sans équipements de protection adéquats. Les « clusters » (foyers de cas groupés) sont fréquents, mais ils s’éteignent généralement d’eux-mêmes une fois les mesures d’isolement mises en place.
Comparatif : Virus Nipah vs Covid-19
Pour visualiser les différences majeures, voici un tableau comparatif synthétisant les caractéristiques des deux pathogènes :
| Caractéristique | Virus Nipah (NiV) | Covid-19 (SARS-CoV-2) |
|---|---|---|
| Réservoir naturel | Chauves-souris frugivores (Pteropus) | Probablement chauves-souris (via hôte intermédiaire) |
| Mode de transmission | Contact direct fluides, aliments souillés. Transmission interhumaine peu efficace. | Aérosols, gouttelettes. Transmission interhumaine très efficace (aérienne). |
| Contagiosité (R0) | Faible (R0 < 1 généralement, sauf clusters) | Élevée (R0 > 3 à 10+ selon variants) |
| Taux de létalité | Très élevé (40% à 75%) | Faible (< 1% globalement aujourd’hui) |
| Incubation | 4 à 14 jours (parfois 45) | 2 à 14 jours |
| Porteurs asymptomatiques | Rare, mais possible | Très fréquent, moteur de l’épidémie |
| Risque pandémique | Faible à modéré (foyers localisés) | Très élevé (avéré) |
Le Nipah tue beaucoup, mais diffuse mal. Le Covid-19 tue peu (proportionnellement), mais diffuse très vite. Cette distinction est essentielle : le Nipah n’est pas, à ce jour, un virus capable de balayer la planète en quelques semaines comme l’a fait le variant Omicron.
Traitements et Prévention : Où en est la recherche ?
Face à un virus aussi létal, la pharmacopée moderne se trouve, pour l’instant, relativement désarmée. C’est l’un des arguments majeurs pour le maintien du Nipah sur la liste des maladies à recherche prioritaire de l’OMS.
Pas de vaccin homologué, mais des recherches actives

À l’heure actuelle, il n’existe aucun vaccin homologué ni traitement antiviral spécifique contre l’infection à virus Nipah, que ce soit pour l’homme ou pour l’animal. C’est cette absence de bouclier médical qui rend la gestion des épidémies si délicate.
Cependant, la science avance. Des essais vaccinaux sont en cours, utilisant notamment les technologies à ARN messager ou des vecteurs viraux, stimulés par les progrès réalisés durant la pandémie de Covid-19. De plus, des traitements expérimentaux, comme l’utilisation d’anticorps monoclonaux (notamment l’anticorps m102.4), ont été administrés à titre compassionnel lors de précédentes flambées avec des résultats encourageants. Mais nous sommes encore loin d’une mise sur le marché massive.
La prise en charge actuelle et les gestes barrières
En l’absence de remède miracle, la prise en charge clinique repose essentiellement sur des soins de soutien intensif. L’objectif est de traiter les symptômes sévères : maintenir l’hydratation, gérer la fièvre, traiter les convulsions et assurer une ventilation artificielle en cas d’insuffisance respiratoire aiguë.
La prévention reste donc la meilleure arme. Dans les zones endémiques (Inde, Bangladesh), les campagnes de santé publique martèlent des messages simples mais vitaux :
- Ne pas boire de sève de palmier crue.
- Laver et peler systématiquement les fruits avant consommation.
- Jeter tout fruit présentant des traces de morsures d’animaux.
- Éviter les contacts physiques non protégés avec des personnes présentant des symptômes grippaux dans les zones à risque.
Risques pour la France et l’Europe : Faut-il s’inquiéter ?
L’alerte en Inde a naturellement déclenché des interrogations en Occident. Le virus Nipah peut-il arriver jusqu’à nous ?
La surveillance épidémiologique aux frontières
Les autorités sanitaires, qu’il s’agisse de Santé Publique France ou du Centre européen de prévention et de contrôle des maladies (ECDC), maintiennent une veille active. Le scénario redouté n’est pas une arrivée massive du virus, mais l’introduction de cas importés isolés : un voyageur infecté en Inde qui développerait la maladie après son retour en France.
Les protocoles sont rodés : détection précoce, isolement strict du patient dans un service spécialisé (type maladies infectieuses tropicales), et traçage immédiat des cas contacts. Compte tenu de la faible transmissibilité du virus, ce type d’événement, bien que grave pour le patient, a très peu de chances de déclencher une épidémie locale.
Pourquoi le risque d’épidémie en Europe reste « faible »
Les experts sont formels : le risque d’une épidémie de virus Nipah en Europe est considéré comme très faible. Plusieurs barrières nous protègent :
- Barrière écologique : Les chauves-souris Pteropus ne vivent pas en Europe. Le virus ne peut donc pas s’installer dans la faune locale et créer un réservoir naturel permanent.
- Barrière sanitaire : Nos infrastructures hospitalières disposent de hauts niveaux de biosécurité et de capacité de gestion pour isoler un malade sans risque de contamination nosocomiale (à l’hôpital), contrairement à certaines zones rurales d’Asie où les moyens manquent.
- Barrière sociale : Les pratiques alimentaires (pas de consommation de sève de palmier crue) et les standards d’hygiène réduisent les risques de transmission primaire.
En résumé : vigilance absolue des autorités, oui ; psychose de la population, non.
Les causes profondes : L’impact de l’environnement
Pour conclure cette analyse, il est indispensable de prendre de la hauteur. L’émergence répétée du virus Nipah n’est pas une fatalité, c’est une conséquence.
Déforestation et agriculture intensive : Les moteurs de l’émergence
Les scientifiques pointent du doigt les facteurs anthropiques (liés à l’activité humaine). La déforestation massive en Asie du Sud-Est et en Inde détruit l’habitat naturel des chauves-souris. Privées de leurs forêts, ces dernières migrent vers les vergers, les fermes et les zones périurbaines pour se nourrir, se rapprochant dangereusement des populations humaines et des élevages de porcs.
Ce rapprochement géographique forcé favorise les « spillovers ». C’est l’illustration parfaite du concept « One Health » (Une seule santé) : la santé humaine est interdépendante de la santé animale et de celle des écosystèmes. Tant que nous continuerons d’empiéter sur la faune sauvage et de perturber les équilibres écologiques, le risque de voir émerger de nouveaux virus comme le Nipah restera une menace constante.
FAQ – Questions Fréquentes sur le Virus Nipah
Le virus Nipah est-il présent en France ? Non, à ce jour, aucune infection à virus Nipah n’a été détectée en France ni en Europe. Le virus ne circule pas localement car les chauves-souris réservoirs (Pteropus) ne sont pas présentes sur le continent européen. Le seul risque théorique est celui d’un cas importé par un voyageur.
Peut-on guérir du virus Nipah ? Oui, la survie est possible, mais le chemin est difficile. Bien qu’il n’y ait pas de traitement spécifique, une prise en charge médicale rapide en soins intensifs permet de soutenir les fonctions vitales. Cependant, le taux de mortalité reste élevé et des séquelles neurologiques peuvent persister chez les survivants.
Comment éviter d’attraper le virus Nipah en voyage ? Si vous voyagez dans des zones à risque (Inde, Bangladesh, Malaisie), respectez des règles d’hygiène strictes : lavez-vous les mains fréquemment, ne consommez jamais de sève de palmier crue, lavez et pelez vos fruits, et évitez tout contact avec des animaux (chauves-souris, porcs) ou des personnes malades.
Le virus Nipah va-t-il causer la prochaine pandémie ? C’est peu probable avec la souche actuelle. Bien que l’OMS classe le Nipah comme un agent à potentiel épidémique, sa transmission interhumaine est beaucoup moins efficace que celle du Covid-19 ou de la grippe. Il provoque plutôt des flambées locales (clusters) que des pandémies mondiales rapides.
Conclusion
Le virus Nipah est un adversaire redoutable par sa létalité, mais ses faiblesses sont connues : il se transmet mal et se repère assez vite grâce à la sévérité de ses symptômes. Si la situation actuelle en Inde exige une surveillance internationale rigoureuse, elle ne préfigure pas un scénario catastrophe pour l’Europe. Néanmoins, chaque résurgence de ce virus agit comme une piqûre de rappel : notre sécurité sanitaire dépend avant tout de notre capacité à préserver les barrières naturelles qui nous séparent des réservoirs viraux sauvages.




